
- 加齢黄斑変性とは、その名のとおり、加齢によって生じると考えられている、眼の黄斑部に起きる病気です。黄斑部は中心視力をつかさどる網膜の中心部のことであり、加齢黄斑変性の患者さんは、視野の中心部分に暗点を感じたり、直線がゆがんで見えたりします。


- 加齢黄斑変性には2タイプあり、滲出型と萎縮型と呼ばれます。
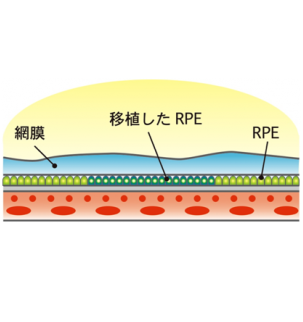
- 網膜は、目の内側にある、光や色を感じる視細胞などの神経細胞が敷き詰められた薄い膜で、目をカメラに例えるとレンズを通った光が像を結ぶフィルムの役目になります。網膜色素上皮(RPE)細胞は、網膜の外側にある一層の細胞で、視細胞から出る老廃物を捕らえるメンテナンス機能があり、これがうまく働かないと視細胞が損なわれ、視力低下につながります。またRPE細胞には、網膜を保護したり、外側から余計な血液成分などが入り込んでくるのを防ぐバリアとしての機能もあります。
| メカニズムの違い | 進行度の違い | 発症の違い | |
| 滲出型 | 黄斑部にもろい異常な血管が侵入し、血液がしみ出たり、破れて出血したりする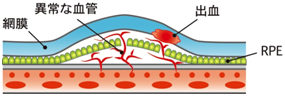 |
・進行が早い ・継続的な治療が必要 |
・加齢や喫煙などが原因で発症 ・日本人に多いタイプ |
| 萎縮型 | 長い間に少しずつ網膜の組織が萎縮していく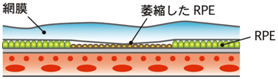 |
・徐々に視機能が低下 ・ほぼ治療を必要としない |
・遺伝的な要因も強い ・欧米人に多いタイプ |
■ 加齢黄斑変性の主な治療法とは?
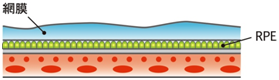
- 治療の対象となるのは、滲出型の加齢黄斑変性です。現在、標準的に行われているのは、黄斑部にできた異常な血管にレーザーを当てる治療法や、血管の働きを阻害する薬を眼の中に注射する治療法です。これらの治療により、下図のような正常な状態に保たれます。
■ 再生医療/iPS細胞による加齢黄斑変性の治療
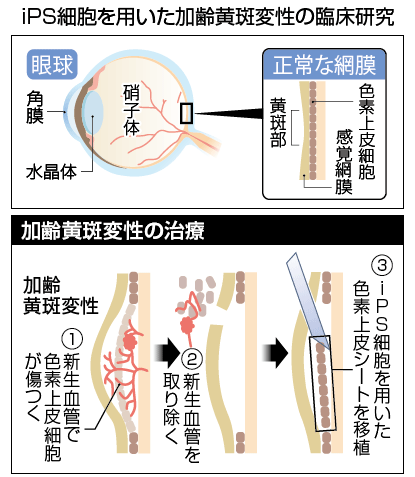
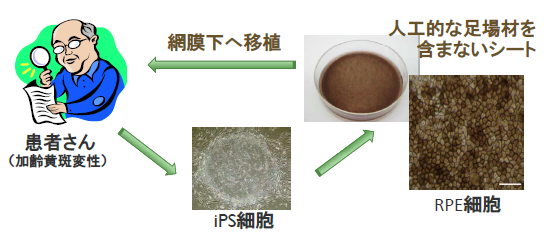
- 加齢黄斑変性の根本的な要因は網膜色素上皮(RPE)細胞の損傷です。そこで、iPS細胞作製技術を用いて、患者さん自身の細胞からRPE細胞を再生し、患者さんに移植することで、視力の改善や病状の進行を抑制できるのではないかと考えられています。現在、滲出型加齢黄斑変性のみを対象とした臨床研究が始まろうとしています。
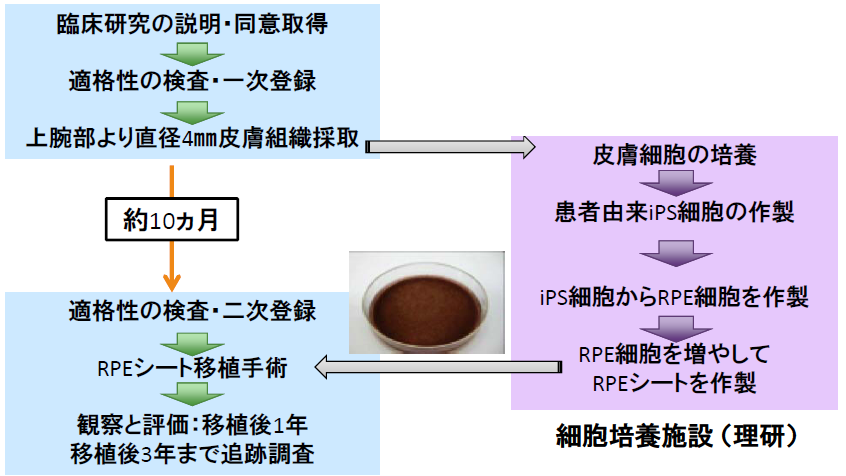
- 患者本人の皮膚の細胞から作った人工多能性幹細胞(iPS細胞)から作った「RPE細胞シート」の安全性を確認するとともに、 視機能に対する有効性を評価する目的で、2013年度内に臨床研究が開始できるよう先端医療センター病院にて準備を進められています。なお本治療法では、ゆがみが改善されるなどの効果は期待されていますが、視力の大幅な向上は難しいと言われています。
■ 加齢黄斑変性に関する再生医療/iPS細胞の最新研究成果
| 再生医療適応症 | 作成する細胞 | 主要な研究機関 | 基本情報 | 研究の進捗状況 | 最新ニュース | ||||||
| 加齢黄斑変性 | 網膜色素上皮(RPE)細胞 | ・理化学研究所 |  |
||||||||
|
|||||||||||
これまで理化学研究所の高橋政代チームリーダーを中心に、網膜再生医療の研究・開発が行われ、iPS細胞由来の網膜色素上皮(RPE)細胞が作成できることが確認されています。iPS細胞から培養された網膜色素上皮(RPE)細胞の移植において最も懸念される腫瘍形成に関しては、これまでにマウスやラット、サルを用いた三次に渡る安全性試験が積み重ねられており、いずれの試験でもiPS細胞由来のRPE細胞から腫瘍は発生しないことが確認されています(理化学研究所発表)。また、iPS細胞から作製した網膜色素上皮(RPE)細胞は、その形態や遺伝子発現、分泌因子、貪食機能の面などから、生体由来のものと同様の機能を有していると考えられており、ラットやサルの網膜下に移植したところ、十分に機能し、半年以上、生着し続けることも確認されています。 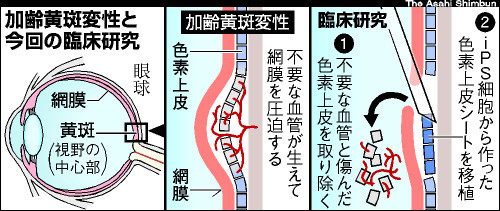
|
|||||||||||
(参考資料)
宮田和典 編: 眼科ケア2011年冬期増刊(通巻162号) 198の質問と回答例で説明力がぐぐんとUP!眼科の患者説明BOOK, メディカ出版: 98-118, 2011
坪田和夫:老眼革命 老眼・白内障を治療し、緑内障・糖尿病網膜症・加齢黄斑変性を予防する, 日本評論社: 89-114, 2011
鎌尾浩行: iPSを用いた網膜再生医療, 医学のあゆみ 239(14): 1422-1426, 2011
岡本理志,高橋政代: 臨床に向けた戦略と最前線—創薬・多細胞体構築に向けてー 1.加齢黄斑変性, 医学のあゆみ 30(10): 138-142, 2012
安川力,小椋裕一郎: 滲出型加齢黄斑変性の今後の治療動向, 医学のあゆみ: 236(13): 1168-1174, 2011
(写真素材)
足成(http://www.ashinari.com/)より引用および改変
